Prof. dr Ana Mitrović Jovanović: Žene u 21. veku ne bi trebalo da umiru od raka grlića materice
Karcinom grlića materice može blagovremeno da se dijagnostikuje, a čak primenom vakcinacije protiv HPV virusa u velikom procentu i u potpunosti spreči, kaže prof. dr Ana Mitrović Jovanović
I ove godine, u nedelji posvećenoj prevenciji karcinoma grlića materice od 18. do 24. janura, ponovićemo upozoravajuću statistiku Instituta za javno zdravlje Srbije „Dr Milan Jovanović Batut" - više od 1.300 novoobolelih i približno 500 umrlih žena godišnje, rak grlića materice drugi je vodeći uzrok obolevanja i četvrti je uzrok umiranja od raka među ženama.
Ali od karcinoma grlića materice ne bi trebalo da umre ni jedna žena u 21.veku, kaže prof. dr Ana Mitrović Jovanović, načelnik Odeljenja dnevne bolnice Ginekološko-akušerske klinike „Narodni front“, jer se ovaj karcinom može blagovremeno dijagnostikovati, a čak primenom vakcinacije protiv HPV virusa u velikom procentu i u potpunosti sprečiti.
- S obzirom da je karcinom grlića materice bolest za koju je potreban duži vremenski period, da se od jedne premaligne promene dovede u stadijum invanzivnog karcinoma, koji, u zavisnosti od stadijuma bolesti, ima najlošiju prognozu, nekada je potrebno i po nekoliko decenija da se proces razvije - kaže prof. dr Ana Mitrović Jovanović.
Koja je prosečna starost žena kod kojih se dijagnostikuje rak grlića materice?
- Nažalost, nekada se utvrdi prisustvo invanzivnog karcinoma i to kod veoma mladih osoba, u dobi od 20 do 23 godine. Ali, najčešći period kad se dijagnostikuje rak grlića materice je između 45. i 65. godine.
Šta je tačno rak grlića materice? Nastaje na dva mesta na grliću...
- Kada kažemo rak grlića materice mislimo na maligni proces koji može da počne sa površine grlića materice ili u njegovom kanalu. Ako je počeo sa površine grlića - to je onaj deo koji možemo da vidimo kada radimo ginekološki pregled. Ali maligni proces može da počne iz onog drugog dela grlića koji se na pregledu ne vidi - iz kanala.
Koliko je opasniji kancer grlića materice koji nastaje u kanalu grlića u odnosu na onoj sa njegove površine?
- Kada rak počne iz kanala, dok ispolji simptome i dok se uradi dijagnostika, on je najčešće već u naprednijem stadijumu. Zato je veoma važno da se rade redovne kontrole i da se blagovremeno savetuje pacijetkinjama da prime HPV vakcinu, da bi se sprečio prevashodno sprečio nastanak karcinoma koji počinje iz kanala grlića. Po pravilu, zbog različitog epitela koji se nalazi u kanalu u odnosu na epitel koji pokriva grlić na površini, ovde se radi češće o karcinomima koji imaju lošiju prognozu i bržu invaziju, odnosno brže prelaze u neki napredniji stadijum karcinoma.
Karcinom grlića materice - Maligni proces koji je zahvatio površinu ili unutrašnjost dela materice koji se zove grlić.
Rak grlića materice ima premaligne i maligne promene. Kako se određuju stadijumi bolesti, i kada se govori o malignitetu?
- Kada govorimo o promenama na grliću prvo govorimo o premalignim, a onda i o malignim promenama. Kada kažemo premaligne promene, to su one koje bi trebalo da budu dijagnostikovane tokom skrininga, primenom Papa testa i kolposkopije. Na tom pregledu može da se uhvati promena niskog histološkog gradusa i promena visokog histološkog gradusa (stepena). Po ranijoj nomenklaturi te promene visokog histološkog radusa su se smatrali karcinomom in situ. Danas ne korisitimo tu terminologiju nego drugu, low SIL (L-SIL)i high SIL (H-SIL), promena niskog i visokog histološkog gradusa. Bez obzira na to što postoje tri stadijuma, sva tri stadijuma su premaligna i još uvek pacijentikinja nema karcinom. Tek kada proces pređe u takozvani mikroinvanzivni karcinom onda kažemo da je promena na grliću maligne prirode, sve pre toga je premaligno.
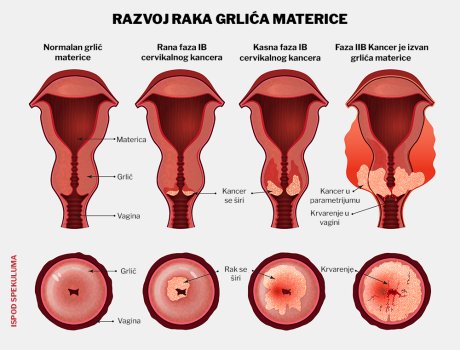
Kada se ustanovi karcinom grlića, kako se utvrđuje način lečenja, od kojih sve parametara to zavisi?
- Ukoliko se radi o mirkoinvanzivnom karcinomu onda se prati koliko duboko je probijena bazalna membrana, to patolozi određuju u milimetrima. Ako maligna poromena pređe granicu od pet milimetara reč je o invanzivnom karcinom prvog stadijuma. Operativno možemo da tretiramo karcinome do takvozvanog drugog A stadijuma, a procenu i odluku o tome donosimo na konzilijumu. Veoma se vodi računa o tome da se jasno odredi stadijum karcinoma da se ne bi počeo operativni zahvat nečega što je veći stadijum od onog procenjenog. U tom slučaju operativni rizik je veoma veliki, a realno ne može da se uradi radikalna operacija na pravi način da biste dobili adekvatan terapijski odgovor. Ima veoma mnogo operativnih tehnika i modifikacija operacija koje se u tim stadijumima karcinoma rade, obavezno podrazumevaju i uklanjanje regionalnih, nekad udaljenih limfnih žlezda. Tek kada se postoperativno uradi definitivna histopatološka dijagnostika može da se proceni tačan stadijum karcinoma kao i to da li treba uključiti i naknadnu terapiju koja na prvom mestu podrazumeva zračnu, a po potrebi i hemioterapiju.
Na toj prvoj konzilijarnoj proceni uz sve što je prethodno bilo potrebno da se uradi - kolposkopija, Papa test, biopsija, magnet male karlice, rendgenski snimak pluća, da se vidi da li je rak metastazirao, kao i koliko je rak sa grlića duboko prešao u okolne strukture, da li je napravio invaziju parametrijuma ( tkiva oko grlića) - tek na osnovu svih ovih parametara konzilijarno se donosi odluka da li je kancer za operaciju ili je u stadijumu kada se ne preporučuje ovaj zahvat.
Kada se proceni da rak nije za operativno lečenje, da li ima nade za oporavak?
- Kada nije moguće operativno lečenje, pristupa se radioterapiji i zračenju. Ni te pacijentkinje ne treba da odustaju od života, od pozitivnih ishoda, jer imamo primera da i kod poodmaklih stadijuma karcinoma grlića uz dobro provedenu zračnu terapiju, uz kvalitetne redovne kontrole i uz pravilan higijensko-dijeteski režim, žene mogu da žive i dočekaju i starost. Ali svakako, u prognostičkom smislu, bolje je ukoliko se karcinom dijagnostikuje u što ranijem stadijumu da bi se uradile adekvatne hirurške metode koje će dati maskimalnu prognozu.
Koji su to simptomi na koje žena treba da obrate pažnju?
- Kada je u pitanju karcinom grlića, on se ne karakteriše blagovremenom simptomatologijom, odnosno u početku ne daje simpotme. Kad se ispolje simptomi karcinoma grlića, već je reč o značajnom stadijumu bolesti. Zato je veoma važno podsticati redovne i skrining preglede u opštoj populaciji. Ako prilikom seksualnog odnosa dođe do krvarenja, a nije menstrualno u pitanju, ukoliko pacijentkinja oseti neprijatan miris sekreta koji ima sukrvicu, i ukoliko počne da krvari nevezano za ciklus, to sve može da ukaže na postojanje karcinoma grlića, posebno kod žena u menpoauzi. Takođe, nespecifični bolovi u maloj karlici, bolovi u krstima, ili bolovi nisko u stomaku praćeni tegobama sa uriniranjem, mogu da budu naznaka da se možda nešto dešava i kod takvih pacijentkinja uvek se prvo se rade Papa test, kolposkopija i manuleni pregled.
Papa test i kolposkopski pregledi su važni, ali podjednako je važan, kažete, i manuelni pregled...
-Manuelni pregled grlića je važana jer on može izgledom da pokazuje da je u redu, ali kada ga pomerate ili levo ili desno, ima ograničenu pokretljivost. To može da bude znak da maligni proces ide u kanal i da ide bočno u parametrij, zbog toga što je grlić fiksiran. Sama simptomatologija zavisi i od stadijuma bolesti i od specifičnosti, da li proces promena počinje sa površine grlića ili kanala.
Uvek se ističe važnost skrininga. Šta se postiže ovim načinom kontrole ginekološkog zdravlja žena?
- Naglašavamo važnost skrininga za rak grlića kao i za sve ostale oblasti. Skrining ne može da spreči nastanak bolesti, već samo da otkrije rak u ranoj fazi. To je veoma značajno, grlić je dostupan skrining metodi, na prvom mestu citološkom brisu Papa testa, na drugom mestu HPV tipizaciji. HPV tipizacija kod žena starijih od 30 godina može da izdvoji grupu koja je u većem riziku od oboljevanja, jer ako postoji takozvana dugotrajna, perzistentna HPV infekcija, kod žena starijih od ove dobi, te pacijentkinje treba da budu obuhvaćene dodatnim redovnim kontrolama, kolposkopskim pregledima i nekada, po potrebi, da se radi dijagnostička endocervikalna kiretaža (uzimanje uzorka iz kanala koji se ne vidi na klasičnom pregledu).
To je postupak u kojem se za uzimanje uzorka koriste posebne četkice iz kanala grlića koji, kako smo već napomenuli, ne vidi prilikom klasičnog pregleda, kao ni prilikom pregleda pod kolposkopom. Ali kanal može da bude dugačak i četiri centimetra i pitanje je da li će ta četkica uspeti da dosegne tu dubinu. Međutim, ono što je dobro u ovoj priči je da najčešće karcinomi grlića počinju na mestu spoja dva epitela na takozvanoj skvamokolumnarnoj vezi - prelaznoj zona gde se na površini nalazi pločasto slojeviti, a u unutrašnjosti grlića cilindračan epitel. Mesto spajanja najčešće se nalazi na onom delu koji možemo da vidimo ili vrlo blizu tog mesta, tako da četkica dosegne to mesto. Tamo gde postoji sumnjiv Papa test i sumnja na pozitivan onkokogeni HPV virus posle 30. godine, potrebne su dodatane analize.
Šta je sa osobama mlađim od 30 godina?
- Ako testirate HPV kod mladih seksulano aktivnih osoba koje nisu vakcinisane logično je da imaju HPV onkogene pozitive što mlade osobe lako eliminišu i ne treba dizati paniku. Jer mnogo često dolaze na konsulataciju mlade osobe koje su čule i čitale o ovome i samoinicijativno urade HPV tipizaciju i tada dobiju pozitivan rezultat na neke od virusa. A ne treba ništa da se radi,j er nema ni konkretnog leka koji bi eliminisao virus, samo mora da se radi na jačanju opšteg imuniteta, lokalnog imuniteta. To znači da nemate učestale vaginalne infekcije, da se ne lečite sami vaginaletama ili da stavljate tampone natopljene u čajeve ili razna druga sredstva, u narodu poznata kao dobra za vaginalni tretman. Potrebno je da o tome razgovarate sa ginekologom, da se osmisli kako da se u vagini obezbedi dovoljna količina laktobacila, vaginalni probiotici da vagina bude kiselog ph.

Papa Nikolau test ima pet grupa sekreta, koja od tih grupa je razlog za brigu, mnoge žene se uplaše rezulatata koji pokazuju treću, četvrtu grupu...
- Kada je pitanju Papa test, postoji dve klasifikacije, jedna je klasična, papa test po tim grupama, druga Betezda klasifikacija koju danas češće koristimo. Kada su pitanju grupe, otprilike su prva i druga grupa u narodu poznate kao dobro stanje. Ali ni treća grupa nije za paniku, i ne znači da osoba sa ovim nalazom ima karcinom, čak ni Papa četvorka ne znači da je reč o karcinomu, ali predstavlja veliki rizik od teškog displastičnog procesa. Definitvna diganostika se ne postavlja na osnovu Papa testa, već na osnovu uzimanja uzoraka tkiva, biopsijom, konizacijom i kiretažom. Na osnovu Papa testa apsolutno ne možemo tvrditi da li žena ima karcinom ili ne. Sa druge strane, čak i ako je rezultat Papa testa uredan, odnosno, druga grupa, takođe nije 100 odsto garancija da pacijentkinja nema karcinom. To su testovi koji su skrining testovi posle kojih je potrebna dalja dijagnostika. Oni samo treba da u opštoj populaciji razdvoje one žene koje su u riziku i treba da se upute na dalja ispitivanja od onih koje mogu da čekaju redovni pregled u predviđenom terminu. Za skrining je to tri godine, za redovni ginekološki pregled godinu dana, jer smatramo da kod žena koje se redovno kontrolišu nećemo napraviti nikakav dijagnostički propust.
Budući da je HPV infekcija glavni faktor koji dovodi do razvoja raka grlića materice nameće se i pitanje koliko je važna vakcina protiv HPV?
- I tu su mišljenja ginekologa podeljena. Iz mog iskustva i onog što mogu da kažem pregledajući druge pacijentkinje, sada već ćerke mojih pacijetkinja, a koje su primile vakcinu, mogu da primetim sledeće: grlići takvih devojaka izgledaju neuporedivo bolje, imaju mnogo manje ranica, odnosno gotovo da nema kolposkopskih promena na tim grlićima i nema promena u citologiji na Papa testu. A kod devojaka koje nisu vakcinisane, a imaju seksualne odnose, veoma često utvrdimo i treću grupu sekreta i ranice, iako su jako mlade, neke su starosti 17 do 20 godina. Značaj HPV vakcinacije je u tome da u ogromnom procentu pokrivaju i smanju rizik od razvoja kacinoma jer pokrivaju najčešće HPV tipove u opštoj populaciji.
Kada neko primi HPV vakcinu, da li to znači da je automatski zaštićen od svih tipova tog virusa?
- Ako je neko vakcivisan protiv HPV, to nikako ne znači može da se ponaša promisuitetno, da ne koristi zaštitu tokom seksulanih odnosa i da sigurno neće dobiti karcinom. Uvek postoji onih 10 do 15 odsto slučajeva koje vakcina ne pokriva, jer ona ne štiti od svih onkogenih HPV virusa, već od onih koje najčeće srećemo u populaciji.
Po onome što smo do sada učili, važno je napomenti nema invanzivnog karcinoma grlića da prethodno nije bila perzistena infekcija onkogenim HPV tipom. Srećom, neuporedivo je veći broj HPV prisutnih infekcija gde se nikad neće razviti karcinom grlića. To je važno za opštu populaciju da se ne diže panika.
Pomenuli ste da postoje naučni radovi koji ukazuju na slučajeve gde je karcinom grlića dijagnostikovan a da prethodno nije bilo HPV infekcije...
- Postoje naučni radovi koji govore da se kod određene populacije razvio rak a da se nije prethodno dijagnostikovao HPV. Ali HPV je samo jedan, najvažniji kofaktor u nastanku karcinoma grlića. Ali u ovome ulogu imaju i imuni sistem, vreme stupanja u seksualne odnose, korišćenje barijerne kontracepcije, kondoma kao preventivnih mera, korišećenje oralne kontracepcije koja u malom procentu povećava rizik, pušenje koji je veliki rizikofaktor, prečeste vaginalne infekcije i samoterapija, takođe lokalno loš imunitet ili konzumiranje lekova koji obaraju imunitet, imunosupresiva. Svi ti faktori uz HPV infekciju, ukoliko iz prolazne pređu u trajnu infekciju u određenom vremenskom periodu, dužem najčešće, mogu prouzrokovati karcinom grlića. A vreme će pokazati da li ti radovi koji se sporadično objavljuju zaista pokazaju da karcinom može nastati bez onkogene HPV infekcije u podlozi.
eKlinika zadržava sva prava nad sadržajem. Za preuzimanje sadržaja pogledajte uputstva na stranici Uslovi korišćenja.

